Θεραπεία του σακχαρώδη διαβήτη με Ινσουλίνη
Η χορήγηση Ινσουλίνης αποτελεί την κύρια θεραπευτική μέδοδο των σοβαρότερων μορφών σακχαρώδη διαβήτη, στις οποίες τα επίπεδα γλυκόζης στο αίμα δεν μπορούν να ελεγχθούν μόνο με αντιδιαβητικά δισκία. Αφορά συνεπώς τόσο στους αθενείς με ΣΔ τύπου-1 (πλήρης αδυναμία παραγωγής ινσουλίνης από το πάγκρεας), όσο και στους ασθενείς με ΣΔ τύπου-2 που λαμβάνουν αντιδιαβητικά δισκία από πολλά έτη, χωρίς να μπορούν μετά από ένα σημείο να ρυθμιστούν επαρκώς με αυτά (σταδιακή εξάντληση της ικανότητας παραγωγής και έκκρισης ινσουλίνης από το πάγκρεας.)
Ι. ΤΥΠΟΙ ΕΞΩΓΕΝΩΣ ΧΟΡΗΓΟΥΜΕΝΗΣ ΙΝΣΟΥΛΙΝΗΣ:
Ινσουλίνες ταχείας και υπερταχείας δράσεως
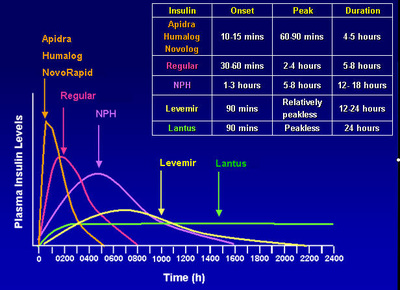
Χρησιμοποιούνται για την άμεση ρύθμιση των υψηλών τιμών σακχάρου. Δρουν πολύ γρήγορα (εντός 10-30 λεπτών από την έγχυση) και έχουν σχετικά βραχύ συνολικό χρονικό διάστημα δράσης (3-8 ώρες, αναλόγως σκευάσματος). Μπορούν έτσι να χρησιμοποιηθούν ανάλογα με τις ανάγκες του κάθε πάσχοντα, από 1 έως 4 φορές ημερησίως.
Ινσουλίνες ενδιάμεσης δράσεως
Βοηθούν σημαντικά στη σταθερή ημερήσια ρύθμιση των επιπέδων γλυκόζης στο αίμα. Δρουν εντός 30-90 λεπτών από τη χορήγησή τους, εμφανίζοντας μέγιστη διάρκεια δράσης για 16 έως 21 ώρες. Χορηγούνται 1 έως 2 φορές ημερησίως ως μονοθεραπεία ή σε συνδυασμό με ταχεία ινσουλίνη.
Ινσουλίνες μακράς δράσεως
Χορηγούνται 1 φορά την ημέρα (σπανιότερα 2), ξεκινούν τη δράση τους μετά από περίπου 4 ώρες και προσφέρουν στον οργανισμό τη δυνατότητα να διατηρεί σχετικά σταθερά βασικά επίπεδα ινσουλίνης για 18-24 ώρες. Σε σύγκριση με τις προηγούμενες μορφές ινσουλίνης προστατεύουν περισσότερο από την εμφάνιση σοβαρών υπογλυκαιμιών. Όταν δεν καλύπτουν πλήρως τις ανάγκες του ασθενή συνδυάζονται με αντιδιαβητικά δισκία ή/και με ταχείας δράσεως ινσουλίνες.
Ινσουλίνες με πολύ μακρά δράση (έως 42 ώρες)
Κυκλοφόρησαν στα μέσα του 2014. Χορηγούνται με 1 ένεση ημερησίως και οδηγούν σε παρουσία σταθερών βασικών επιπέδων ινσουλίνης για όλο το 24ωρο ή και περισσότερο, ελαττώνοντας ταυτόχρονα σημαντικά τον κίνδυνο υπογλυκαιμιών. Χρησιμοποιούνται και αυτές ως μονοθεραπεία ή σε συνδυαστικά σχήματα με αντιδιαβητικά δισκία ή/και με ταχείας δράσεως ινσουλίνες.
Μίγματα Ινσουλίνης
Πρόκειται για σκευάσματα που περιέχουν μίγματα ταχείας και βραδείας δράσεως ινσουλίνης σε άλλοτε άλλες αναλογίες (25/75%, 30/70%, 40/60%, 50/50%). Χορηγούνται ανάλογα με τις ανάγκες του κάθε διαβητικού, συνήθως 2 φορές την ημέρα (πρωί-βράδυ), αν και ορισμένες φορές απαιτείται και 3η ένεση με ινσουλίνη ταχείας δράσεως.
Συνδυασμοί Ινσουλίνης πολύ μακράς δράσης με ανάλογα GLP1 (στην ίδια πένα)
Κυκλοφόρησαν στη Χώρα μας το 2016 και έχουν ένδειξη για ινσουλινοθεραπευόμενο ΣΔ τύπου-2, ιδίως όταν συνυπάρχει παχυσαρκία.
Χρησιμοποιούνται για την άμεση ρύθμιση των υψηλών τιμών σακχάρου. Δρουν πολύ γρήγορα (εντός 10-30 λεπτών από την έγχυση) και έχουν σχετικά βραχύ συνολικό χρονικό διάστημα δράσης (3-8 ώρες, αναλόγως σκευάσματος). Μπορούν έτσι να χρησιμοποιηθούν ανάλογα με τις ανάγκες του κάθε πάσχοντα, από 1 έως 4 φορές ημερησίως.
Ινσουλίνες ενδιάμεσης δράσεως
Βοηθούν σημαντικά στη σταθερή ημερήσια ρύθμιση των επιπέδων γλυκόζης στο αίμα. Δρουν εντός 30-90 λεπτών από τη χορήγησή τους, εμφανίζοντας μέγιστη διάρκεια δράσης για 16 έως 21 ώρες. Χορηγούνται 1 έως 2 φορές ημερησίως ως μονοθεραπεία ή σε συνδυασμό με ταχεία ινσουλίνη.
Ινσουλίνες μακράς δράσεως
Χορηγούνται 1 φορά την ημέρα (σπανιότερα 2), ξεκινούν τη δράση τους μετά από περίπου 4 ώρες και προσφέρουν στον οργανισμό τη δυνατότητα να διατηρεί σχετικά σταθερά βασικά επίπεδα ινσουλίνης για 18-24 ώρες. Σε σύγκριση με τις προηγούμενες μορφές ινσουλίνης προστατεύουν περισσότερο από την εμφάνιση σοβαρών υπογλυκαιμιών. Όταν δεν καλύπτουν πλήρως τις ανάγκες του ασθενή συνδυάζονται με αντιδιαβητικά δισκία ή/και με ταχείας δράσεως ινσουλίνες.
Ινσουλίνες με πολύ μακρά δράση (έως 42 ώρες)
Κυκλοφόρησαν στα μέσα του 2014. Χορηγούνται με 1 ένεση ημερησίως και οδηγούν σε παρουσία σταθερών βασικών επιπέδων ινσουλίνης για όλο το 24ωρο ή και περισσότερο, ελαττώνοντας ταυτόχρονα σημαντικά τον κίνδυνο υπογλυκαιμιών. Χρησιμοποιούνται και αυτές ως μονοθεραπεία ή σε συνδυαστικά σχήματα με αντιδιαβητικά δισκία ή/και με ταχείας δράσεως ινσουλίνες.
Μίγματα Ινσουλίνης
Πρόκειται για σκευάσματα που περιέχουν μίγματα ταχείας και βραδείας δράσεως ινσουλίνης σε άλλοτε άλλες αναλογίες (25/75%, 30/70%, 40/60%, 50/50%). Χορηγούνται ανάλογα με τις ανάγκες του κάθε διαβητικού, συνήθως 2 φορές την ημέρα (πρωί-βράδυ), αν και ορισμένες φορές απαιτείται και 3η ένεση με ινσουλίνη ταχείας δράσεως.
Συνδυασμοί Ινσουλίνης πολύ μακράς δράσης με ανάλογα GLP1 (στην ίδια πένα)
Κυκλοφόρησαν στη Χώρα μας το 2016 και έχουν ένδειξη για ινσουλινοθεραπευόμενο ΣΔ τύπου-2, ιδίως όταν συνυπάρχει παχυσαρκία.
ΙΙ. ΟΙ ΣΥΝΗΘΕΣΤΕΡΕΣ ΑΝΕΠΙΘΥΜΗΤΕΣ ΕΝΕΡΓΕΙΕΣ ΤΗΣ ΙΝΣΟΥΛΙΝΗΣ:
1. Υπογλυκαιμία
H υπογλυκαιμία αποτελεί το κυριότερο πρόβλημα, ειδικά στο ΣΔ τύπου-1 και συνήθως οφείλεται (α) σε λάθη του ιατρού ή του ασθενούς, (β) σε συνυπάρχουσα χρόνια νεφρική ανεπάρκεια και (γ) σε διαβητική νευροπάθεια. Σημειώνεται ότι στους ασθενείς με ΣΔ τύπου-2 οι υπογλυκαιμίες είναι πιο σπάνιες, καθώς οι ασθενείς έχουν αυξημένη ινσουλινοαντίσταση.
2. Αλλεργία
Είναι πολύ σπάνια επιπλοκή. Εντούτοις, εφόσον εμφανιστεί, υποχρεούμαστε να διακόψουμε το συγκεκριμένο φάρμακο και να χρησιμοποιήσουμε άλλου τύπου ινσουλίνη (ανθρωπίνου τύπου).
3. Τοπική λιποατροφία
Πρόκειται για ατροφία του υποδόριου λίπους στα σημεία των ενέσεων και αποτελεί επίσης σπάνια επιπλοκή.
4. Λιποϋπερτροφία
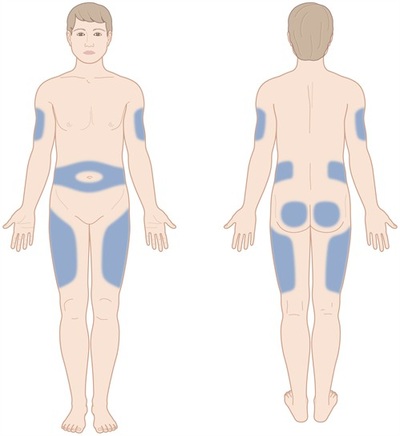
Χαρακτηρίζεται από υπερτροφία του υποδορίου λίπους στα σημεία των ενέσεων, με συνοδό διαταραχή της απορρόφησης της ινσουλίνης. Εμφανίζεται όταν η ινσουλίνη χορηγείται επαναλαμβανόμενα στην ίδια θέση.
5. Ινσουλινικό οίδημα
Πρόκειται για τοπικό ή γενικευμένο οίδημα των κάτω άκρων, το οποίο μπορεί να εμφανιστεί λίγες ημέρες μετά την έναρξη της θεραπείας με ινσουλίνη. Συνηθέστερα παρατηρείται σε άτομα που ήταν αρρύθμιστα για μεγάλο χρονικό διάστημα και ρυθμίστηκαν απότομα. Η επιπλοκή είναι παροδική και αυτοϊάσιμη εντός 2-3 εβδομάδων, οπότε δε χρήζει ειδικής αγωγής. Εντούτοις, εάν το οίδημα είναι έντονο, συστήνονται περιορισμός της λήψης άλατος και διουρητικά φάρμακα για 2-3 ημέρες.
6. Αύξηση βάρους σώματος
Πρόκειται για αύξηση συνήθως κατά 3-5 kg και συνηθέστερα εμφανίζεται στο ΣΔ τύπου-2, όπου απαιτούνται μεγαλύτερες δόσεις ινσουλίνης λόγω ινσουλινοαντίστασης και ήδη αυξημένου βάρους των ασθενών.
7. «Φαινόμενο Somogyi»
Αποτελεί επίσης ένα πιθανό πρόβλημα της θεραπείας με ινσουλίνη και αφορά σε παρουσία αντιδραστικής -συνήθως πρωινής- υπεργλυκαιμίας (τιμές γλυκόζης γύρω στα 200 mg/dl), μετά από υπογλυκαιμία κατά τη διάρκεια της νύχτας. Οφείλεται σε νυχτερινή έκκριση ορμονών που αυξάνουν τα επίπεδα γλυκόζης στο αίμα (γλυκαγόνη, GH, κατεχολαμίνες, κορτιζόλη), ως αντίδραση στις νυκτερινές υπογλυκαιμικές τιμές σακχάρου.
H υπογλυκαιμία αποτελεί το κυριότερο πρόβλημα, ειδικά στο ΣΔ τύπου-1 και συνήθως οφείλεται (α) σε λάθη του ιατρού ή του ασθενούς, (β) σε συνυπάρχουσα χρόνια νεφρική ανεπάρκεια και (γ) σε διαβητική νευροπάθεια. Σημειώνεται ότι στους ασθενείς με ΣΔ τύπου-2 οι υπογλυκαιμίες είναι πιο σπάνιες, καθώς οι ασθενείς έχουν αυξημένη ινσουλινοαντίσταση.
2. Αλλεργία
Είναι πολύ σπάνια επιπλοκή. Εντούτοις, εφόσον εμφανιστεί, υποχρεούμαστε να διακόψουμε το συγκεκριμένο φάρμακο και να χρησιμοποιήσουμε άλλου τύπου ινσουλίνη (ανθρωπίνου τύπου).
3. Τοπική λιποατροφία
Πρόκειται για ατροφία του υποδόριου λίπους στα σημεία των ενέσεων και αποτελεί επίσης σπάνια επιπλοκή.
4. Λιποϋπερτροφία
Χαρακτηρίζεται από υπερτροφία του υποδορίου λίπους στα σημεία των ενέσεων, με συνοδό διαταραχή της απορρόφησης της ινσουλίνης. Εμφανίζεται όταν η ινσουλίνη χορηγείται επαναλαμβανόμενα στην ίδια θέση.
5. Ινσουλινικό οίδημα
Πρόκειται για τοπικό ή γενικευμένο οίδημα των κάτω άκρων, το οποίο μπορεί να εμφανιστεί λίγες ημέρες μετά την έναρξη της θεραπείας με ινσουλίνη. Συνηθέστερα παρατηρείται σε άτομα που ήταν αρρύθμιστα για μεγάλο χρονικό διάστημα και ρυθμίστηκαν απότομα. Η επιπλοκή είναι παροδική και αυτοϊάσιμη εντός 2-3 εβδομάδων, οπότε δε χρήζει ειδικής αγωγής. Εντούτοις, εάν το οίδημα είναι έντονο, συστήνονται περιορισμός της λήψης άλατος και διουρητικά φάρμακα για 2-3 ημέρες.
6. Αύξηση βάρους σώματος
Πρόκειται για αύξηση συνήθως κατά 3-5 kg και συνηθέστερα εμφανίζεται στο ΣΔ τύπου-2, όπου απαιτούνται μεγαλύτερες δόσεις ινσουλίνης λόγω ινσουλινοαντίστασης και ήδη αυξημένου βάρους των ασθενών.
7. «Φαινόμενο Somogyi»
Αποτελεί επίσης ένα πιθανό πρόβλημα της θεραπείας με ινσουλίνη και αφορά σε παρουσία αντιδραστικής -συνήθως πρωινής- υπεργλυκαιμίας (τιμές γλυκόζης γύρω στα 200 mg/dl), μετά από υπογλυκαιμία κατά τη διάρκεια της νύχτας. Οφείλεται σε νυχτερινή έκκριση ορμονών που αυξάνουν τα επίπεδα γλυκόζης στο αίμα (γλυκαγόνη, GH, κατεχολαμίνες, κορτιζόλη), ως αντίδραση στις νυκτερινές υπογλυκαιμικές τιμές σακχάρου.
ΕΝΔΟΚΡΙΝΟΛΟΓΟΣ - ΔΙΑΒΗΤΟΛΟΓΟΣ
Δημήτριος Η. Στεφανόπουλος MD, MSc, PhD(c)
Λυβησίου 2 & Καλαφάτη, Νέα Μάκρη - 19005
Επικοινωνία: Τηλ/Fax.: 22940 50727, Κιν. 697 97 79 215
Email: [email protected]
Περιοχές κάλυψης:
Νέα Μάκρη - Ραφήνα - Μαραθώνας - Αρτέμιδα (Λούτσα) - Πικέρμι - Παλλήνη - Κηφισιά / ΑΤΤΙΚΗ
Δημήτριος Η. Στεφανόπουλος MD, MSc, PhD(c)
Λυβησίου 2 & Καλαφάτη, Νέα Μάκρη - 19005
Επικοινωνία: Τηλ/Fax.: 22940 50727, Κιν. 697 97 79 215
Email: [email protected]
Περιοχές κάλυψης:
Νέα Μάκρη - Ραφήνα - Μαραθώνας - Αρτέμιδα (Λούτσα) - Πικέρμι - Παλλήνη - Κηφισιά / ΑΤΤΙΚΗ